大動脈弁狭窄症治療「TAVI」
TREATMENT
心臓弁膜症の代表的疾患である大動脈弁狭窄症は特に高齢化の進む先進国において広がりをみせています。罹患率は60~74歳で2.8%、75歳以上で13.1%と報告されており、本邦における60歳以上の大動脈弁狭窄症の患者数は約284万人、そのうち重度の患者数は約56万人と推計されています。大動脈弁狭窄症の症状としては、息切れ、動悸、疲れ易さなどの軽いものから胸痛、失神などの重いものまであります。長期間無症状で進行することも多く、なかなか症状を自覚しにくいのがこの病気の特徴でもあります。症状が発現した後の予後は極めて悪く、症状が現れた患者さんの約半数は2年以内に命を落とすとも言われています。2020年のガイドラインでは症状が現れた患者さんに加え、無症状でも超重症であれば治療の適応とされました。
当教室は昭和35年(1960年)より心臓手術を開始し、これまで約15000例の手術経験を有しています。大動脈弁手術についても豊富な経験があり、年間約50例以上施行し手術成績は良好です。また小切開で行う外科手術(MICS-AVR)や新しいSutureless valveなど進化したAVRも取り入れています。大動脈弁の解剖形態によってはTAVIが不利となることもあり、患者さんによっては開胸、人工心肺を必要とする外科手術(AVR)の方が安全で有利なこともあります。
ハイブリッド手術室
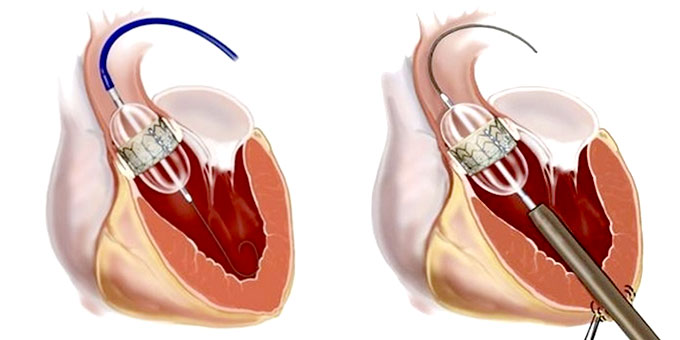
重症の大動脈弁狭窄症に対する確立された治療法で、大きく開胸することや、心臓を止めることなく、カテーテルを使って人工弁を患者さんの心臓に留置します。透視装置を造設した手術室=ハイブリッド手術室で施行しています。人工心肺を使用しなくて済むことから、患者さんの体への負担が少ないことが特徴です。
高齢のため体力が低下している患者さんや、他の疾患のリスクを持つ患者さん等が主な対象となる治療法でしたが、本邦導入後の良好な手術成績や、欧米での低リスク患者さんに対するTAVIの承認など、治療普及と安全性の向上を踏まえて、2020年のガイドライン改定以後は適応が拡大してきています。
上記に加え2020年ガイドラインには患者さんの希望も十分に考慮することが明記されています。
TAVIハートチームで患者さん一人一人について十分な検討を行います。
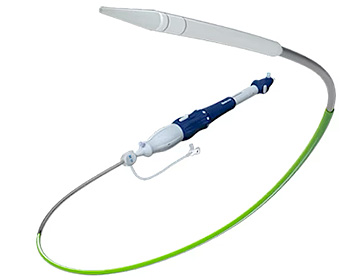
当院では自己拡張型であるEvolutFX、バルーン拡張型であるサピエン3URの2種類を使用していますが、それぞれ2名ずつ指導医が在籍しています。各人工弁の特徴を活かして、すべての患者さんにより適したTAVI治療が可能となります。
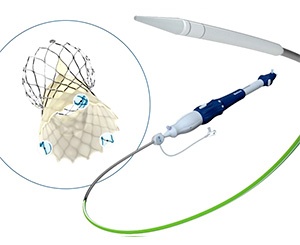
自己拡張型(EvolutFX)

バルーン拡張型(サピエン3UR)
当院のTAVIハートチームの特徴は、心臓血管外科医と循環器内科医が互いに協力してTAVI治療に取り組んでいるところです。TAVIは、手技だけでなく、適応の判断から術後のリハビリまですべてにおいて、チーム力が重要とされています。心臓血管外科医とカテーテル専門循環器内科医、心エコー専門循環器内科医、心臓麻酔専門医、心臓手術に特化した看護師、臨床工学士、放射線技師、臨床検査技師、さらにリハビリ専門循環器内科医らで、科や職種の垣根を越えて一人一人の患者さんにとっての良い治療を考えていきます。

TAVIの適応は簡単に年齢で区切られることはありません。大動脈弁の形態によって適したTAVI弁も異なり、さらにTAVIが不得意とされる大動脈弁の形態もあります。そのような患者さんでは例え高齢であってもAVRも重要な選択肢となり得ます。逆に若年でもTAVIが良い選択となる患者さんもいらっしゃいます。心臓血管外科医と循環器内科医がそれぞれの視点から、患者さん一人一人を詳細に検討しTAVIハートチームとして治療を行うことによって、治療オプション(TAVIの大腿動脈以外のアプローチやAVRなど)が増え、より良い治療法を患者さんに提供することができます。
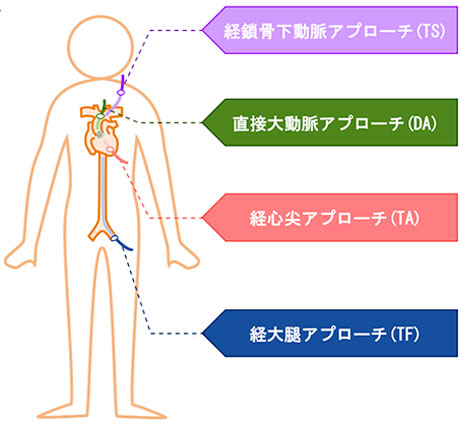
経大腿動脈アプローチが約9割を占めており、血管外科医が切開し大腿動脈を露出する「カットダウン法」(より正確な血管修復が可能)と、止血デバイスを使用し全く切開を行わない「穿刺法」を患者さんによって使い分けています。
また、患者さんの胸部、腹部の血管状況によっては、大腿動脈からアプローチはリスクが高くなることもあり、その場合には心尖部、上行大動脈または鎖骨下動脈などから最も安全と思われるアプローチを選択します。
当院は日本で27番目(福岡県内では3番目)にTAVI施設認定を取得し、2014年6月より治療を開始しています。2023年2月までに330例以上の治療を実施しました。最近は久留米、筑後地区のみでなく、大分、長崎、鹿児島からも患者さんを受け入れています。
また今春には日本経カテーテル心臓弁治療学会(JTVT)から九州では6番目となるTAVI上位施設(専門施設)認定されました。さらにTAVIだけでなくAVRにも精通した心臓血管外科医が中心となってハートチームで議論することによりTAVI とAVRが相補的に働き、結果患者さんにより良い医療を提供します。
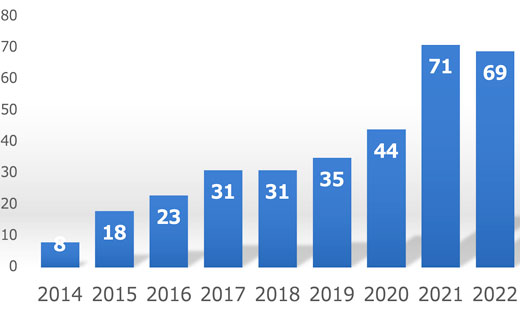
久留米大学病院でのTAVI症例数
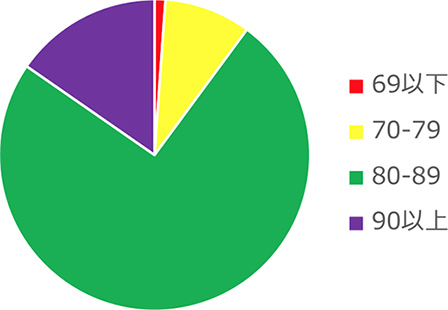
久留米大学病院におけるTAVI症例の年齢分布
2023年6月から久留米大学病院を含む全国で28施設のみ自己拡張型TAVI弁(Medtonic; EvolutFX)の透析患者さんへの使用が承認されました。
透析患者さんにおける大動脈弁狭窄症は高度の石灰化を伴うことが多く、かねてから自己拡張型TAVI弁の承認が待たれていました。今後久留米筑後地区の透析治療に携わる医療者のみなさまと連携し、透析患者さんにより良い治療を提供できるように努力してまいります。
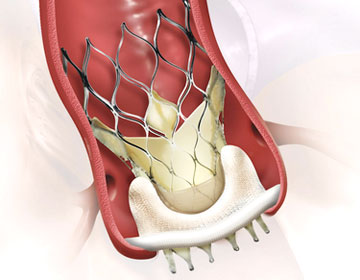
劣化した生体弁の中にTAVI留置
外科手術(AVR)で使用される生体弁の寿命は一般的に10〜15年とされています。年月が経つと弁が劣化し、閉鎖不全や狭窄症を起こすことがあります。(生体弁機能不全)元々70歳以上の年代に生体弁を使用していることが多く、生体弁機能不全に対する再手術は高リスクとなります。通常のTAVIと同様の手順で、基本的には開胸することなく治療が可能です。当院でも2020年より生体弁機能不全に対してのTAVI(Valve in Valve)を行うことができるようになりました。
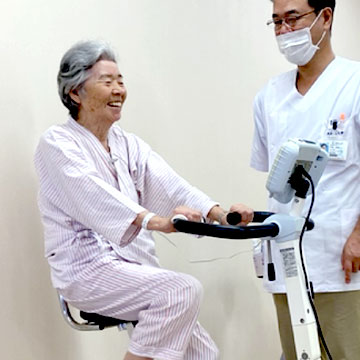
TAVIは主に高齢者が対象ですので、術前サルコペニア状態である患者が多いです。ASを治療した後に、しっかりとリハビリテーションを行い、術前のサルコペニア状態を少しでも改善させるようにしています。
心臓血管外科医もTAVIハートチームの中心となって治療を行なっているため、経大腿動脈アプローチ以外のアクセス(心尖部、上行大動脈)も安全に施行しています。また大腿動脈アプローチでも穿刺法とカットダウン法を併用することにより、血管の合併症を起こさないようにしています。
重症大動脈弁狭窄症の治療については当院の循環器病センター;TAVIハートチームへ是非一度ご相談ください。本治療の窓口は循環器病センターの火曜外来(担当医 髙瀬谷、板家)が中心となりますが、他の曜日を受診いただいても結構です。どこを受診いただいても最終的に当院のTAVIハートチームで検討させていただきます。セカンドオピニオンも含めてお気軽にご相談ください。
久留米大学病院循環器病センター 心臓血管外科 准教授 高瀬谷徹
| 受付時間 | 平日8:30~17:00 |
|---|---|
| TAVI担当医 | 外来日:火曜 |
| Tel | 0942-31-7567(医局代表) |
| ttakaseya@med.kurume-u.ac.jp |